Capítulo 3
La epidemia que no se ve
El 10 de mayo de 2010 Londres era un hervidero de actividad. El Chelsea F. C. se proclamaba campeón de la Premier League al vencer al Wigan Athletic F. C. por 8-0. Al mismo tiempo, Gordon Brown anunciaba que dimitía como primer ministro en respuesta a la derrota parlamentaria del Partido Laborista, que había perdido casi noventa escaños en las elecciones celebradas la semana anterior.
Con los ojos del mundo deportivo inglés en una parte de Londres y la atención del universo político británico en otra, lo que sucedía en Carlton House Terrace pasaba desapercibido salvo para los seguidores del presidente, el consejo y los miembros de la Royal Society of London for Improving Natural Knowledge (Real Sociedad de Londres para el Avance de la Ciencia Natural).
Más conocida como la Royal Society, es la sociedad científica más antigua del mundo y se fundó en 1660 para promover y extender la «nueva ciencia» mediante los grandes pensadores de la época, como sir Francis Bacon, el divulgador de «la prolongación de la vida» de la Ilustración. Haciendo honor a su rica historia científica, la sociedad celebra una reunión anual desde el año de su fundación. Los momentos estelares han sido las conferencias de sir Isaac Newton sobre la gravedad, la de Charles Babbage sobre su calculadora mecánica y la de sir Joseph Banks, que acababa de llegar de Australia con un tesoro de más de mil plantas conservadas, todas nuevas para la ciencia.
Aún hoy en día, en el mundo posterior a la Ilustración, la mayoría de los acontecimientos sociales son fascinantes aunque no vayan a cambiar el mundo. Pero el ciclo de conferencias de dos días que se celebró en la primavera de 2010 se acercaba mucho a ese objetivo, porque aquel lunes y martes se reunió un grupo de investigadores para discutir una «nueva ciencia» muy importante.
La reunión había sido convocada por la genetista Linda Partridge, la pionera de la bioanalítica Janet Thornton y la neurocientífica molecular Gillian Bates, todas ellas lumbreras de sus respectivos campos. La lista de asistentes no era nada desdeñable. Cynthia Kenyon habló de su investigación sin precedentes sobre una mutación concreta en el gen receptor de IGF-1 que había duplicado la esperanza de vida de las ascárides activando DAF-16. Una investigación que en un primer momento la misma Partridge tildó de aberración específica de la especie, aunque pronto ella y otros destacados investigadores se vieron obligados a confrontar la creencia de que el envejecimiento estaba controlado por un único gen. Thomas Nyström, de la Universidad de Gotemburgo, expuso su descubrimiento de que Sir2 no solo es importante para la estabilidad genómica y epigenómica en la levadura, sino que también previene que las proteínas oxidadas pasen a las células hija recién creadas.
Brian Kennedy, un antiguo pupilo de Guarente que estaba a punto de asumir la presidencia del Instituto Buck para la Investigación del Envejecimiento, explicó las formas en las que las rutas genéticas que se han conservado de manera similar en una diversidad de especies posiblemente tuvieran el mismo papel en el envejecimiento de los mamíferos. Andrzej Bartke, de la Universidad del Sur de Illinois, antiguo asesor de Michael «Ratón de Maratón» Bonkowski, expuso que los ratones enanos pueden vivir el doble que los ratones normales, un récord. La bióloga molecular María Blasco explicó que las células mamíferas viejas tienen más posibilidades que las jóvenes de perder su identidad y de convertirse en cancerosas. Y el genetista Nir Barzilai habló sobre las variantes genéticas en humanos longevos y sobre su creencia de que todas las enfermedades relacionadas con el envejecimiento se pueden prevenir considerablemente y de que la vida humana se puede extender con una intervención farmacológica sencilla.
A lo largo de esos dos días, diecinueve científicos procedentes de algunas de las mejores instituciones de investigación del mundo expusieron sus trabajos y se acercaron a un consenso incendiario al tiempo que empezaban a elaborar una teoría que cambiaría el conocimiento convencional sobre la salud y la enfermedad humanas. Ese otoño, el biogerontólogo David Gems se dedicó a recopilar las conclusiones de las reuniones y aseguró en su artículo que los avances en nuestro entendimiento sobre la senescencia orgánica llevan a una conclusión trascendental: el envejecimiento no es una parte inevitable de la vida, sino una «enfermedad progresiva con un amplio espectro de consecuencias patológicas». Según esta visión, el cáncer, las cardiopatías, la enfermedad de Alzheimer y muchas otras que normalmente asociamos al proceso de envejecimiento no son enfermedades en sí mismas, sino síntomas de algo mucho mayor.
O dicho de una manera más simple y sediciosa: la vejez en sí misma es una enfermedad.
LA LEY DE LA MORTALIDAD HUMANA
Si la idea de que la vejez es una enfermedad te resulta extraña, no eres el único. Muchos médicos e investigadores llevan infinidad de tiempo intentando no decirlo. La vejez, según nos han dicho siempre, no es más que la consecuencia del envejecimiento, y este siempre se ha visto como una parte inevitable de la vida.
Al fin y al cabo, vemos como todo a nuestro alrededor envejece, particularmente las cosas que nos rodean y que no se parecen a nosotros. Las vacas y las ovejas de las granjas envejecen. Los perros y los gatos que tenemos en casa lo hacen también. Los pájaros. Los peces. Los árboles. Las células de las placas de Petri. El final siempre es el mismo: polvo somos y en polvo nos convertiremos.
La conexión entre la muerte y la vejez es tan fuerte que la inevitabilidad de la primera ha regido la manera en la que definimos la segunda. Cuando los países europeos empezaron a llevar registros públicos de defunciones a partir del año 1600, la edad era una causa nada desdeñable de muerte. Descripciones como «decrepitud» o «debilidad debido a una edad avanzada» se aceptaban con normalidad como causas de muerte. Pero, según el demógrafo inglés del siglo XVII John Graunt, que escribió Natural and Political Observations Mentioned in a Following Index, and Made upon the Bills of Mortality, también lo eran el «miedo», el «sufrimiento» y los «vómitos».
A medida que hemos avanzado en el tiempo, nos hemos apartado de la idea de que la vejez es la causa de la muerte. Ya nadie muere de «vejez». A lo largo del siglo pasado, la comunidad médica occidental llegó a creer que no solo existe una causa más concreta de la muerte que la vejez, sino también que es imperativo identificar dicha causa. De hecho, en las últimas décadas nos hemos puesto muy quisquillosos con esto.
La Clasificación Internacional de Enfermedades de la Organización Mundial de la Salud (OMS), una lista de enfermedades, síntomas y causas externas de dolencias, empezó a publicarse en 1893 con 161 entradas. Hoy en día hay más de catorce mil y, en casi todos aquellos sitios donde se conservan los certificados de defunción, los médicos y las autoridades sanitarias utilizan dichos códigos para registrar las causas tanto inminentes como subyacentes de la discapacidad y la muerte. Eso, a cambio, ayuda a las autoridades médicas y políticas del mundo a tomar decisiones sobre salud pública. Hablando en plata, cuanto más a menudo aparezca una causa en los certificados de defunción, más atención recibirá por parte de la sociedad para combatirla. Por eso las enfermedades cardiovasculares, la diabetes de tipo 2 y la demencia están en el punto de mira de las investigaciones y de la atención sanitaria, mientras que la vejez no lo está, aun cuando es la causa principal de todas esas enfermedades.
La vejez se considera en ocasiones un factor subyacente al final de la vida de una persona, pero los médicos nunca la nombran como la causa de la muerte. Aquellos que lo hacen se arriesgan a despertar la ira de los burócratas, siempre dispuestos a enviar de vuelta el certificado al médico para pedir más información. Y lo que es peor: es muy posible que se conviertan en el hazmerreír de sus colegas. David Gems, el subdirector del Instituto para un Envejecimiento Saludable del University College de Londres y el mismo que redactó las conclusiones del encuentro de la Royal Society sobre la «nueva ciencia del envejecimiento», dijo en declaraciones al Medical Daily en 2015 que «la idea de que la gente muera de edad avanzada, sin patología alguna, es una locura».
Pero esa no es la cuestión. Separar la vejez de la enfermedad oscurece una verdad sobre cómo llegamos al final de nuestras vidas: aunque es importante saber por qué alguien se ha caído por un precipicio, también es igual de importante saber qué llevó a esa persona a acercarse a ese precipicio en primer lugar.
La vejez nos acerca al precipicio. Si todos llegamos a los cien años más o menos, todos acabaremos en él.
En 1825, el actuario Benjamin Gompertz, un erudito que formaba parte de la Royal Society, intentó explicar este límite con la «ley de la mortalidad». Básicamente es una descripción matemática del envejecimiento. Según sus palabras: «Es posible que la muerte sea la consecuencia de dos causas en general coexistentes. La primera, el azar, sin tener una predisposición a la muerte o a la degeneración. La segunda, la degeneración, o la incapacidad progresiva de soportar la destrucción».
La primera parte de la ley afirma que existe un reloj interno que funciona de forma aleatoria, como la probabilidad de que se rompa un vaso en un restaurante. No es más que una ecuación de velocidad, similar a la desintegración radiactiva, según la cual unos vasos duran más que la mayoría. La segunda parte dice que, con el paso del tiempo y debido a un proceso descontrolado desconocido, los humanos experimentamos un aumento exponencial en la probabilidad de morir. Al unir estos dos componentes, Gompertz predijo con exactitud las muertes provocadas por envejecimiento: el número de personas vivas después de los cincuenta años disminuía de forma abrupta, pero en la parte final de la curva hay un pequeño grupo de «afortunados» que siguen vivos pese a todo pronóstico. Sus ecuaciones hicieron que sus familiares, sir Moses Montefiore y Nathan Mayer Rothschild, dueños de la compañía de seguros Alliance, ganaran mucho dinero.
Lo que Gompertz desconocía y le habría encantado saber es que la mayoría de los organismos obedece esta ley: moscas, ascárides, ratones e incluso las células de la levadura. En el caso de los organismos de mayor tamaño no sabemos exactamente cuáles son sus dos relojes, pero sí los conocemos en el caso de la levadura: el azar es la formación de un círculo de ADNr y el reloj exponencial es la replicación y el aumento exponencial del número de círculos de ADNr, con el consecuente alejamiento de Sir2 de los genes de tipo sexual silenciosos, lo que ocasiona la esterilidad.
Los humanos son más complicados, pero en el siglo XIX la tasa de mortalidad británica empezaba a ser susceptible a los modelos matemáticos, porque las muertes debido a causas ajenas al envejecimiento, como el parto, un accidente o infecciones, disminuían. Esto puso de manifiesto que la incidencia subyacente y exponencial de la muerte debida a los relojes internos era la de siempre. Durante aquella época, la probabilidad de morir se duplicaba cada ocho años, una ecuación que dejaba poco espacio para que alguien sobreviviera hasta los cien años.
Ese tope se ha mantenido igual desde entonces, aun cuando la esperanza de vida media global ha aumentado en veinte años desde la década de 1960 hasta la actualidad. No es más que el efecto de las duplicaciones que se van añadiendo. Sin embargo, aunque la mayoría de los habitantes de los países desarrollados pueden estar seguros de que llegarán a los ochenta, la probabilidad de que alguno de nosotros llegue a los cien es de un 3 por ciento; la de llegar hasta los ciento quince es de uno entre cien millones, y la de llegar hasta los ciento treinta es una improbabilidad matemática de orden superior.
Por lo menos ahora mismo.
BRISA MORTAL
A mediados de los años noventa del siglo pasado, en mi época de estudiante en la Universidad de Nueva Gales del Sur, en Australia, a mi madre, Diana, le encontraron un tumor del tamaño de una naranja en el pulmón izquierdo.
Puesto que era una fumadora empedernida, era de esperar. Fue el único tema por el que discutíamos de forma habitual. Cuando era pequeño, acostumbraba a robarle el tabaco para escondérselo. Eso la enfurecía. Y a mí me enfurecía que no hiciera caso a mis ruegos de que dejara de fumar.
—He vivido una buena vida. El resto es un regalo —me decía cuando solo tenía cuarenta y pocos.
—¿Sabes la suerte que tienes de haber nacido? ¡Estás malgastando tu vida! No pienso ir al hospital cuando te diagnostiquen cáncer —replicaba yo.
Cuando el cáncer finalmente apareció una década más tarde, yo ya no estaba enfadado. La tragedia suele hacer que la ira se evapore. Fui al hospital decidido a solucionar cualquier problema.
Mi madre era responsable de sus propios actos, pero también era víctima de una industria irresponsable. El tabaco por sí solo no mata a la gente. Es la mezcla de tabaco, genética y tiempo lo que lleva a la muerte a la mayoría. A mi madre le diagnosticaron el cáncer a los cincuenta años, un diagnóstico que se produce de media veintiún años más tarde. Y es justo la edad que yo tengo ahora.
En cierto modo, mi madre tuvo la mala suerte de desarrollar cáncer a esa edad tan temprana. Una vez que le abrieron la espalda, le apartaron las costillas de la espina dorsal y reubicaron las arterias, vivió el resto de sus días con un solo pulmón, algo que tuvo un gran impacto en su calidad de vida y que provocó que solo unos cuantos años fueran «buenos».
Desde el punto de vista genético, mi madre también tuvo mala suerte. Todos los miembros de mi familia, desde mi abuela hasta mi hijo pequeño, se han sometido a un análisis genético de los que hacen ahora algunas empresas. Cuando mi madre se hizo el suyo descubrió, después de que le diagnosticaran el cáncer, que había heredado una mutación en el gen SERPINA1, que está implicado en la enfermedad pulmonar obstructiva crónica o enfisema. Eso significaba que su reloj iba más rápido si cabía. Después de que le extirparan el pulmón izquierdo, su única fuente de oxígeno era el derecho, pero esa deficiencia en el SERPINA1 significaba que los glóbulos blancos atacaban su único pulmón y lo destruían como si fuera un invasor. Al final, el pulmón se rindió.
Desde otro punto de vista, mi madre fue muy afortunada. Tuvo a tiempo la epifanía que muchos fumadores necesitan para enfrentarse a la dura batalla contra la adicción para salvarse y vivió veinte años más. Viajó por el mundo y visitó dieciocho países. Conoció a sus nietos. Me vio dar una conferencia TED en el Teatro de la Ópera de Sídney. Y desde luego debemos estarles agradecidos por todo a los médicos que le extirparon el pulmón canceroso, pero también debemos tener en cuenta el impacto positivo de su edad. Al fin y al cabo, una de las mejores formas de predecir si alguien sobrevivirá a una enfermedad es echarle un vistazo a su edad en el momento del diagnóstico. Y mi madre era relativamente joven.
Esa es la clave. Sabemos que fumar acelera el reloj del envejecimiento y que hace que un fumador tenga más probabilidades de morir que una persona que no lo es. Mueren unos quince años antes de media. Así que debemos luchar contra el tabaco con campañas públicas de salud, con demandas colectivas, con impuestos sobre el tabaco y con la legislación. Sabemos que el cáncer aumenta las probabilidades de morir y lo combatimos invirtiendo miles de millones de dólares en investigación para acabar con él de una vez por todas.
Sabemos que la vejez también aumenta la probabilidad de morir, pero lo aceptamos como algo que forma parte de la vida.
Cabe señalar que, antes de que a mi madre le diagnosticaran el cáncer de pulmón, antes incluso de que las células cancerosas de su pulmón empezaran a multiplicarse, ya estaba envejeciendo. Y en ese sentido, por supuesto, su caso no era singular. Sabemos que el proceso de envejecimiento empieza mucho antes de que lo percibamos. Y con la desafortunada excepción de aquellos que mueren pronto por culpa de una enfermedad hereditaria o de un patógeno letal, la mayoría de la gente empieza a sufrir los efectos del envejecimiento antes de que lo asalten las enfermedades que asociamos con la vejez. A nivel molecular, comienza en un momento de nuestra vida cuando todavía nos sentimos jóvenes. Las mujeres que llegan a la pubertad antes de lo normal, por ejemplo, tienen un reloj epigenético acelerado. A esa edad no oímos las notas del pianista. Pero están ahí, aun en la adolescencia.
Al llegar a los cuarenta o los cincuenta tampoco es que pensemos mucho en lo que supone la vejez. En las charlas que doy sobre mi investigación, a veces llevo un «traje de la vejez» y le pido a algún voluntario joven que se lo ponga: un collarín que reduce la movilidad del cuello; chaquetas y pañuelos forrados de plomo que simulan los músculos debilitados, tapones para los oídos que reducen la audición y unas gafas de esquí que simulan cataratas. Tras caminar unos minutos con el traje, el sujeto del experimento siente un gran alivio al quitárselo. Y, por suerte, puede hacerlo.
—Imagina llevarlo durante una década —digo.
Para ponerte en la mentalidad de la mediana edad, vamos a probar con un experimento. Usa tu mano no dominante para escribir tu nombre, tu dirección y tu número de teléfono mientras haces círculos con el pie opuesto en el sentido de las agujas del reloj. Eso es más o menos lo que se siente.
Las distintas funciones del cuerpo llegan a su pico máximo en diferentes momentos según cada persona, pero el declive físico, en general, comienza entre los veinte y los treinta. Los hombres que corren maratones de media distancia, por ejemplo, son más rápidos a los veinticinco, por más que entrenen una vez que pasen de esa edad. En el caso de las mujeres, las mejores corredoras pueden seguir compitiendo hasta entrados los treinta, pero después de los cuarenta sus tiempos empiezan a aumentar. Claro que a veces hay excepciones, como el quarterback de la Liga Nacional de Fútbol Americano Tom Brady; la defensa de la Liga Nacional de Fútbol, Christie Pearce; el jugador de las Grandes Ligas de Béisbol, Ichiro Suzuki; o la leyenda del tenis Martina Navratilova. Todos ellos demuestran que los deportistas profesionales pueden seguir en la competición hasta pasados los cuarenta, aunque casi nadie sigue en los primeros puestos de esas disciplinas deportivas ni de otras más allá de los cuarenta. Incluso una persona tan resistente como Navratilova alcanzó su máximo entre los veintipocos y los treinta y pocos.
Hay algunas pruebas simples que pueden ayudarte a saber qué edad biológica tienes. El número de flexiones que puedes hacer es un buen indicador. Si tienes más de cuarenta y cinco y puedes hacer más de veinte, es un buen indicador. La otra prueba es la de sentarte y levantarte en un solo movimiento (o SRT, por sus siglas en inglés): siéntate en el suelo descalzo y con las piernas cruzadas, inclínate adelante con un movimiento rápido e intenta levantarte. Una persona joven puede hacerlo; una persona de mediana edad necesita normalmente ayudarse con una mano, y una persona envejecida necesita el apoyo de una rodilla. Un estudio realizado con personas de entre cincuenta y uno y ochenta años demostró que 157 personas de un grupo de 159 que murieron en un período de setenta y cinco meses recibieron una puntuación baja en la prueba del SRT.
Todos estamos expuestos a los cambios físicos. Se nos arruga la piel. Nos salen canas. Nos duelen las articulaciones. Empezamos a quejarnos cuando nos levantamos. Empezamos a perder la resistencia, no solo a las enfermedades, sino a los baches y los tropiezos de la vida.
Por suerte, es muy raro que un adolescente sufra una fractura de cadera, así que pocos esperamos tener que superar algo así. A los cincuenta sí puede ser un acontecimiento que altere tu día a día, pero no suele ser mortal. Sin embargo, un poco más tarde, el factor de riesgo para aquellos que sufren una fractura de cadera aumenta de forma aterradora. Algunos estudios demuestran que casi la mitad de las personas mayores de sesenta y cinco años que sufren una fractura de cadera morirán al cabo de los seis meses. Y aquellos que sobreviven suelen pasar el resto de su vida con dolor y movilidad limitada. A los ochenta y ocho años, mi abuela Vera se tropezó con una alfombra y se rompió la parte superior del fémur. Durante la operación para reparar el daño, se le paró el corazón. Aunque sobrevivió, su cerebro sufrió las consecuencias de la falta de oxígeno. Nunca volvió a andar y murió pocos años después.
Las heridas también sanan más despacio a medida que cumplimos años, fenómeno que empezó a estudiar durante la Primera Guerra Mundial el biofísico francés Pierre Lecomte du Noüy, que notó una diferencia en la velocidad de curación entre soldados jóvenes y más mayores. Lo apreciamos incluso con más claridad cuando observamos las diferencias entre niños y ancianos. Cuando un niño se corta en un pie y la herida no se infecta, sana con rapidez. El único tratamiento que necesita la mayoría de los niños cuando se hace una herida así es un beso, una tirita y que le digamos que no es nada. En el caso de un anciano, una herida en un pie además de dolorosa es peligrosa. La probabilidad de que un anciano diabético muera a los cinco años de haberse producido una úlcera en un pie es mayor de un 50 por ciento; más alta que la tasa de mortalidad de la mayoría de los tipos de cáncer.
Por cierto, las heridas crónicas en los pies no son raras. Lo que pasa es que no oímos hablar mucho de ellas. Casi siempre empiezan con una rozadura que parece benigna en plantas cada vez más entumecidas o frágiles. Mi amigo David Armstrong, de la Universidad del Sur de California y un apasionado defensor de la prevención de heridas en los pies en diabéticos, cuenta a menudo la historia de uno de sus pacientes, que tuvo un clavo en el pie cuatro días. El paciente lo notó porque oía un ruido al andar.
Las heridas en los pies, ya sean pequeñas o grandes, rara vez sanan en pacientes diabéticos. Algunas incluso dejan un buen boquete, como cuando le quitamos el corazón a una manzana con ese utensilio específico para hacerlo. El cuerpo no tiene suficiente torrente sanguíneo ni capacidad para la recuperación celular y las bacterias crecen en este entorno carnoso y húmedo. Ahora mismo hay 40 millones de personas viviendo este infierno, postrados en la cama mientras esperan la muerte. No hay casi nada que pueda hacerse por ellos, salvo ir cortando el tejido necrosado poco a poco, cada vez más y más. Llegados a ese punto, privados de movilidad para poder levantarse, el sufrimiento es el compañero más habitual y, por suerte, la muerte no está lejos. Solo en Estados Unidos ochenta y dos mil ancianos se someten al año a la amputación de una extremidad. Eso significa diez cada hora. Todo ese dolor y todo ese coste, derivados de una lesión que inicialmente parecía algo menor: una herida en un pie.
Cuanto más envejecemos, menos le cuesta a una herida o una enfermedad llevarnos hacia la muerte. Vamos acercándonos cada vez más al precipicio hasta que basta un simple soplo de aire para que nos caigamos por el borde. Esa es la verdadera definición de la fragilidad.
Si la hepatitis, las enfermedades del riñón o el melanoma nos provocaran lo mismo que nos provoca la vejez, pondríamos dichas enfermedades en la lista de las más mortales del mundo. En cambio, los científicos llaman a lo que nos pasa «pérdida de resistencia», y normalmente lo aceptamos como parte de la condición humana.
No existe nada tan peligroso como la vejez para los humanos. Sin embargo, le hemos cedido todo el poder y hemos desviado la lucha por una mejor salud hacia otras direcciones.
MEDICINA APAGAFUEGOS
Hay tres hospitales grandes a poca distancia de mi despacho. El Hospital Brigham and Women’s, el Centro Médico Beth Israel Deaconess y el Hospital Infantil de Boston se centran en distintos tipos de población y de especialidades médicas, pero todos están organizados de la misma manera.
Si nos diéramos un paseo por el vestíbulo del Hospital Brigham and Women’s y nos acercáramos al ascensor, nos percataríamos de ese paisaje hospitalario casi universal. En la primera planta está hospitalización. En la segunda, traumatología. En la tercera, ginecología y obstetricia. En la cuarta, neumología.
En el Hospital Infantil de Boston, las especialidades médicas también están separadas de forma similar, aunque allí reciben otros nombres más adecuados para sus jóvenes pacientes: sigue las señales de barcas para ir a psiquiatría; las flores te llevan al centro de fibrosis quística y los peces, a inmunología.
En cuanto al Beth Israel… Por aquí para ir a la planta de oncología; por allí, dermatología, y más allá, enfermedades infecciosas.
Los centros de investigación que rodean a estos tres hospitales están organizados más o menos de la misma forma. En un laboratorio encontrarás investigadores trabajando para curar el cáncer. En otro están luchando contra la diabetes. En otro se centran en las enfermedades cardiovasculares. Sí, hay geriatras, pero casi siempre se ocupan de los que ya están enfermos, treinta años más tarde de la cuenta. Tratan a los ancianos, no a los que envejecen. Con razón hay tan pocos médicos hoy en día interesados en esa especialidad médica.
Hay una razón por la que los hospitales y los centros de investigación se organizan de esta manera. La cultura médica moderna se ha construido para tratar los problemas médicos de uno en uno, segregación que se debe, en gran medida, a nuestra obsesión por clasificar las patologías específicas que nos llevan a la muerte.
Y cuando se estableció este sistema hace cientos de años, no tenía nada de malo. Todavía sigue funcionando en su mayor parte. Pero lo que este sistema pasa por alto es que detener el progreso de una enfermedad no impide que una persona muera de otra. A veces, de hecho, el tratamiento de una enfermedad puede ser el factor agravante para otra. La quimioterapia puede curar algunos tipos de cáncer, por ejemplo, pero también hace que los cuerpos sean más susceptibles a otras formas de cáncer. Y tal como aprendimos en el caso de mi abuela Vera, algo tan habitual como una operación de traumatología puede aumentar la posibilidad de que un paciente sufra un fallo cardíaco.
Puesto que los riesgos son excepcionalmente altos en el caso de los pacientes tratados en estos lugares, mucha gente no es capaz de reconocer que una batalla ganada en cualquiera de esos frentes individuales no supone la menor diferencia contra la ley de la mortalidad. Sobrevivir al cáncer o a una enfermedad cardiovascular no aumenta de forma sustancial la media de la esperanza de vida, solo disminuye la probabilidad de morir de cáncer o de una enfermedad cardiovascular, respectivamente.
La forma en la que los médicos tratan hoy en día las enfermedades es «simple», según escribió S. Jay Olshansky, un demógrafo de la Universidad de Illinois. «Tan pronto como aparece una enfermedad, se la ataca como si no existiera otra cosa. Una vez vencida la enfermedad, se echa al paciente hasta que vuelve a enfrentarse al siguiente desafío, que también hay que superar. El proceso se repite hasta que falla.»
En Estados Unidos se gastan cientos de miles de millones de dólares anuales en la investigación de las enfermedades cardiovasculares. Pero, si pudiéramos detenerlas todas, todos y cada uno de los casos a la vez, no añadiríamos más años de vida a la esperanza de vida media. Solo se ganarían 1,5 años más. Lo mismo puede decirse del cáncer. Si detuviéramos la aparición de todos los tipos de dicho azote, solo aumentaríamos nuestra esperanza de vida media en 2,1 años, porque el resto de las enfermedades mortales aumentaría de forma exponencial. Al fin y al cabo, seguiríamos envejeciendo.
La vejez en su fase final no es como una ruta de senderismo, en la que un pequeño descanso, un sorbo de agua, una barrita de proteínas y unos calcetines secos te aseguran otros veinte kilómetros más antes de que anochezca. Más bien es una carrera de velocidad hacia el siguiente grupo de obstáculos, cada vez más altos y cercanos. Al final te acabarás tropezando con uno de ellos. Y en cuanto te caigas una vez, si te levantas, la probabilidad de que vuelvas a caerte aumentará cada vez más. Aunque apartemos un obstáculo, el resto del camino no deja de ser peligroso. De ahí que las soluciones actuales, que consisten en concentrarse en curar las enfermedades de forma individual, sean caras y poco efectivas a la hora de hacer avances importantes en lo referente a aumentar los años de vida sana. Lo que necesitamos son medicamentos que tumben todos los obstáculos.
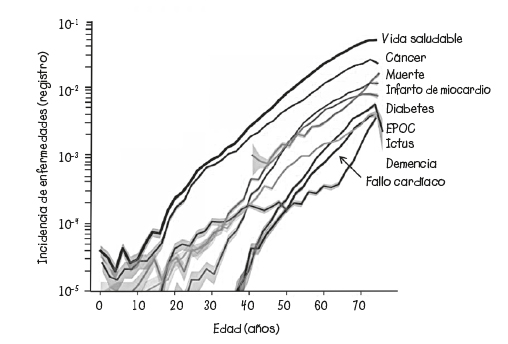
Gracias a las estatinas, a las operaciones con triple baipás, a los desfibriladores, a los trasplantes y a otras operaciones quirúrgicas, nuestro corazón sigue vivo durante más tiempo que nunca, pero en detrimento del resto de los órganos, incluido al más importante de todos: el cerebro. El resultado es que la mayoría de nosotros se pasa muchos años sufriendo enfermedades cerebrales, como la demencia.
Eileen Crimmins, que estudia la salud, la mortalidad y el envejecimiento global en la Universidad del Sur de California, ha observado que, aunque la media de esperanza de vida en Estados Unidos ha aumentado en los últimos años, la esperanza de vida sana no lo ha hecho. «Hemos reducido la mortalidad más que la mala salud», escribió en 2015.
Tan habitual es el problema de la mortalidad prematura sumado a la morbilidad que existe una estadística específica: AVAD, años de vida ajustados por discapacidad (o DALY, por sus siglas en inglés); se trata de una medida global de la carga de enfermedad que expresa los años perdidos tanto por muerte prematura como por mala salud. Dicho índice es mayor en Rusia que en el resto de Europa, con una pérdida de veinticinco años de vida sana por persona. En Israel la cifra es diez años, lo cual es impresionante. Y en Estados Unidos, veintitrés, muy triste.
La edad promedio de muerte puede variar de forma significativa a lo largo del tiempo y son muchos los factores que influyen, incluidos la obesidad, el sedentarismo y las sobredosis de medicamentos. De la misma manera, el concepto de «mala salud» es subjetivo y se mide de forma distinta en cada lugar, así que los investigadores no se ponen de acuerdo en si el AVAD está aumentando o disminuyendo en Estados Unidos. Los informes más optimistas sugieren que las cifras han permanecido estáticas en los últimos años. En mi opinión, ese hecho es una acusación que pesa sobre el sistema estadounidense. Al igual que sucede en otros países avanzados, deberíamos estar haciendo grandes progresos en la reducción del AVAD y otros índices de mala salud; sin embargo, parece que nos limitamos a mantener la cabeza fuera del agua. Necesitamos un nuevo enfoque.
No obstante, no hacen falta estudios ni estadísticas para saber lo que está pasando. Está en todas partes, a nuestro alrededor, y cuanto más envejecemos más evidente resulta. Cuando llegamos a los cincuenta, empezamos a pensar que nos parecemos a nuestros padres, con el pelo canoso y cada vez más arrugas en la cara. Cuando llegamos a los sesenta y cinco, nos consideramos afortunados si no hemos sufrido ninguna enfermedad o incapacidad. Si llegamos a los ochenta, prácticamente está garantizado que estaremos combatiendo alguna enfermedad que nos dificulte la vida, nos la incomode y nos entristezca. Hay un estudio en el que se afirma que los hombres de ochenta y cinco años normalmente sufren una media de cuatro enfermedades, mientras que las mujeres sufren una media de cinco. Enfermedad cardiovascular y cáncer. Artritis y alzhéimer. Enfermedad renal y diabetes. La mayoría de los pacientes tiene además alguna que otra enfermedad sin diagnosticar, entre las que se incluyen la hipertensión, la isquemia cardíaca, la fibrilación auricular y la demencia. Sí, todas son dolencias distintas con patologías diferentes que se estudian en edificios distintos de los NIH y en departamentos distintos en las universidades.
Pero la vejez es un factor de riesgo para todas ellas.
De hecho, es el factor de riesgo por excelencia. Y no hay nada más importante en comparación.
Los últimos años de vida de mi madre sirven como ejemplo. Al igual que casi todo el mundo, yo era consciente de que el tabaco aumentaba el riesgo de que acabara con un cáncer de pulmón. También sabía el motivo: el humo del tabaco contiene un producto químico llamado benzo(a)pireno, que se une a la guanina en el ADN y produce una distorsión en la doble hélice y origina mutaciones. El proceso de reparación también genera una desviación epigenética y unos cambios metabólicos en los que prosperan las células cancerosas, en un proceso que llamamos «oncogénesis».
Esa combinación de cambios genéticos y epigenéticos inducidos tras años de exposición al humo del tabaco multiplica por cinco la probabilidad de desarrollar un cáncer de pulmón.
Es un aumento considerable. Y por eso, así como por el altísimo coste que supone el tratamiento del cáncer, casi todos los países patrocinan campañas para dejar de fumar. También imprimen advertencias en las cajetillas de tabaco, algunas con imágenes a color horrorosas de tumores y de extremidades gangrenadas. Muchos países han creado leyes para prohibir ciertos anuncios de tabaco. Y la mayoría intenta reducir su consumo gravándolo con elevados impuestos.
Todo esto para prevenir que se multiplique por cinco la incidencia de ciertos tipos de cáncer. Y después de haber visto a mi madre sufrir precisamente por ese tipo de cáncer, soy el primero en decir que todos esos esfuerzos merecen la pena. Tanto desde el punto de vista económico como desde el emocional, son buenas inversiones.
Pero tengamos en cuenta una cosa: aunque el tabaco aumenta por cinco el riesgo de sufrir cáncer, llegar a los cincuenta años multiplica por cien la probabilidad de sufrir cáncer. A los setenta se multiplica por mil.
Ese aumento exponencial también se aplica a las enfermedades cardiovasculares. Y a la diabetes. Y a la demencia. La lista es interminable. Sin embargo, no hay ni un solo país en el mundo que haya invertido recursos importantes para ayudar a sus ciudadanos a combatir el envejecimiento. En un mundo en el que aparentemente resulta difícil que nos pongamos de acuerdo en algo, la afirmación de que «la vida es así» parece casi universal.
UNA LUCHA GLORIOSA
La vejez provoca el declive físico.
Limita la calidad de vida.
Y tiene una patología específica.
La vejez provoca todas estas cosas y, con ello, cumple todas las categorías de lo que llamamos «enfermedad», salvo una: afecta a más de la mitad de la población.
Según El manual Merck de geriatría, una dolencia que afecta a menos de la mitad de la población se considera una enfermedad. Pero la vejez, por supuesto, nos afecta a todos. Por tanto, el manual define la vejez como «un declive inevitable e irreversible de los órganos vitales que sucede a lo largo del tiempo pese a la ausencia de heridas, enfermedades, riesgos medioambientales o malos estilos de vida».
¿Te imaginas que se afirmara que el cáncer es inevitable e irreversible? ¿O la diabetes? ¿O la gangrena?
Yo sí. Porque antes eso era lo que se afirmaba.
Todos estos pueden ser problemas naturales, pero eso no los convierte en inevitables e irreversibles. Ni mucho menos en aceptables. El manual se equivoca en lo referente a la vejez.
Pero equivocarse nunca ha impedido que la creencia popular influya negativamente en las políticas públicas. Y como la vejez no es una enfermedad según la definición comúnmente aceptada, no encaja bien en el sistema que hemos creado para financiar la investigación médica y farmacológica o reembolsar los costes médicos por parte de las compañías aseguradoras. Las palabras importan. Las definiciones importan. Los planteamientos importan. Y las palabras, las definiciones y los planteamientos que usamos para describir la vejez utilizan el término «inevitabilidad». No es que hayamos tirado la toalla antes de empezar a luchar, es que la tiramos antes de saber siquiera que había una lucha que librar.
Pero sí que la hay. Una lucha global y gloriosa. Y creo que es posible ganarla.
No hay una buena razón que justifique que tengamos que catalogar como enfermedad algo que le sucede a un 49,9 por ciento de la población, mientras que no catalogamos como tal algo que le sucede a un 50,1 por ciento. De hecho, es una forma retrógrada de enfocar un problema que nos ha llevado a implantar en todos los hospitales y centros hospitalarios un sistema que trata las enfermedades con una medicina apagafuegos.
¿Por qué elegir centrarnos en problemas que afectan a grupos de población pequeños cuando podemos centrarnos en el problema que nos afecta a todos? Especialmente si haciéndolo podemos tratar a la vez esos problemas menores.
Y podemos hacerlo.
Creo que la vejez es una enfermedad. Creo que es tratable. Creo que podemos tratarla desde ya. Y con ello creo que todo lo que sabemos sobre la salud del ser humano cambiará de forma fundamental.
Si todavía no estás convencido de que la vejez es una enfermedad, voy a contarte un secreto: tengo una ventana por la que veo el futuro. En el año 2028 un científico descubrirá un virus nuevo llamado LINE-1. Resulta que todos estamos infectados con dicho virus. Fueron nuestros padres quienes nos lo transmitieron. Y resulta que el virus LINE-1 es el responsable de las enfermedades más importantes: diabetes, enfermedades cardiovasculares, cáncer, demencia… Causa una enfermedad crónica muy lenta común a todos los seres humanos, aunque el grado de infección sea leve. Por suerte, el mundo invertirá miles de millones de dólares en la búsqueda de una cura. En el año 2033, una empresa conseguirá crear una vacuna que evite el contagio de LINE-1. Las nuevas generaciones que se vacunen al nacer vivirán cincuenta años más que sus padres. Y resultará que esa es nuestra esperanza de vida natural y que no lo sabíamos. La nueva generación de seres humanos sanos se compadecerá de las generaciones pasadas, que aceptaron ciegamente que el declive físico que empieza a los cincuenta años era natural y que una vida de ochenta años estaba bien.
Por supuesto, esta es una historia de ciencia ficción que me acabo de inventar, pero podría ser más cierta de lo que crees.
Unos cuantos estudios recientes sugieren que los llamados genes egoístas que portamos en nuestro genoma, o elementos LINE-1, enturbian el genoma con millones de copias, lo que ocasiona el caos celular a medida que envejecemos y acelera el declive físico. Hablaremos de ello en profundidad más tarde; pero, de momento, prefiero centrarme en la idea, porque suscita preguntas importantes. ¿Importa si LINE-1 procede de nuestros padres o de un virus? ¿Querrías erradicar LINE-1 de la humanidad o dejarías que tus hijos lo tuvieran y contrajeran enfermedades espantosas? ¿Dirías que LINE-1 causa una enfermedad o no?
Si la respuesta es no, ¿se debe a que más de la mitad de las personas lo portan?
Ya sea un virus, un elemento egoísta del ADN o simplemente la composición de nuestras células el causante de los problemas de salud, ¿cuál es la diferencia? El resultado final es el mismo.
La creencia de que el envejecimiento es un proceso natural está muy arraigada, así que, aunque haya logrado convencerte de que deberíamos considerarla una enfermedad, vamos a hacer otro experimento hipotético.
Imagina que todos los habitantes del planeta viven ciento cincuenta años gozando de buena salud. Sin embargo, tu familia no. Os arrugáis, os salen canas en el pelo, desarrolláis diabetes y a los ochenta sois frágiles. Al ver a estas pobres almas desgraciadas sufriendo una existencia tan desafortunada, ¿qué médico no le diagnosticaría a tu familia una enfermedad a la que le pondría su apellido y publicaría espantosas fotos de vosotros, sin enseñar los ojos, en las revistas de ciencia? Se harían recaudaciones de fondos destinadas a entender lo que le sucede a tu familia y encontrar una cura que os librara de esa desafortunada herencia.
Eso fue exactamente lo que sucedió cuando el médico alemán Otto Werner describió por primera vez una enfermedad que hace que las personas de cuarenta años se sientan como si tuvieran ochenta. Es el síndrome de Werner, la enfermedad que yo estaba investigando cuando llegué al MIT en la década de 1990. Nadie me dijo que estuviera investigando algo que fuera inevitable o irreversible. Nadie me dijo que era una locura llamar «enfermedad» al síndrome de Werner o trabajar en la búsqueda de una terapia que lo frenara. Nadie me dijo, ni a mí ni a los pacientes de Werner, que «así es la vida».
Tenemos delante la enfermedad más mortal y costosa del planeta, una enfermedad que casi nadie está investigando. Es como si el mundo entero estuviera sumido en el estupor. Si tu primer pensamiento es este: «Pero es que no quiero vivir más de noventa años», deja que te tranquilice. Yo tampoco quiero que vivas ni un año más de lo que desees.
Pero, antes de tomar esa decisión, vamos a hacer un último experimento hipotético.
Imagina que un funcionario ha descubierto que existe un error en un certificado de nacimiento. Resulta que en realidad tienes noventa y dos años.
«Recibirá uno nuevo por correo —te dice el funcionario—. Que tenga un buen día.»
¿Te sientes diferente ahora que tienes noventa y dos años? No se ha producido ningún otro cambio en tu vida. Solo ha cambiado una cifra en tu certificado de nacimiento. ¿Quieres matarte de repente?
Por supuesto que no. Cuando estamos sanos y tenemos vitalidad, la edad no importa siempre y cuando nos sintamos jóvenes tanto física como mentalmente. Y eso es cierto a los treinta y dos, a los cincuenta y dos o a los noventa y dos. Casi todos los adultos de mediana edad de Estados Unidos afirman sentirse entre diez y veinte años más jóvenes que su verdadera edad, porque todavía se sienten sanos y fuertes. Y sentirte más joven de lo que eres realmente predice una mortalidad más baja y una habilidad cognitiva superior más adelante. Es un ciclo virtuoso siempre que sigas pedaleando.
Pero no importa cómo te sientas en este momento de tu vida: aun con un enfoque positivo y un estilo de vida saludable, tienes una enfermedad. Y va a pasarte factura, más pronto que tarde, a menos que se haga algo.
Soy consciente de que afirmar que el envejecimiento es una enfermedad es una desviación importante de la opinión general en cuanto a la salud y al bienestar, que ha pautado una serie de actuaciones médicas para tratar las distintas causas de la muerte. Sin embargo, ese marco evolucionó, sobre todo porque no comprendíamos por qué se producía el envejecimiento. Hasta hace muy poco tiempo, lo mejor que teníamos era una lista de marcas distintivas. La teoría del envejecimiento por pérdida de información puede cambiarlo.
No hay nada de malo en usar la lista de esas marcas como guía de actuación. Seguramente logremos un impacto positivo en la vida de las personas si tratamos cada una de ellas. Es posible que las actuaciones destinadas a ralentizar el acortamiento de los telómeros mejoren a largo plazo el bienestar de las personas. Mantener la proteostasis, prevenir los fallos en la detección de nutrientes, impedir la disfunción mitocondrial, detener la senescencia, rejuvenecer a las células madre y reducir la inflamación pueden ser formas de retrasar lo inevitable. De hecho, trabajo con estudiantes, graduados y empresas de todo el mundo que están desarrollando soluciones para todas y cada una de estas marcas distintivas, y espero seguir haciéndolo. Debemos hacer todo lo que esté en nuestras manos para aliviar el sufrimiento.
Pero seguimos construyendo nueve presas para nueve afluentes.
Al unirnos para hacerle frente a la «nueva ciencia del envejecimiento», tal como llamaron a esta lucha los asistentes a las reuniones de la Royal Society en 2010, cada vez hay más científicos que empiezan a reconocer el potencial y las posibilidades que surgen cuando vas a contracorriente.
Juntos podemos construir una única presa, justo delante de la fuente. No solo actuar cuando las cosas se tuerzan ni solo ralentizar las cosas, sino curar por completo los síntomas del envejecimiento.
Esta enfermedad es tratable.